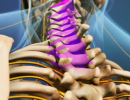
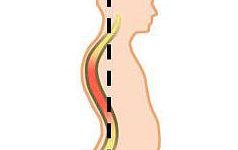
Компрессионная миелопатия – осложнение, возникающее при заболеваниях нервной системы. Оно не является самостоятельной болезнью, а развивается в результате механического сдавливания спинного мозга. Диагностировать и лечить его нужно как можно скорее, чтобы избежать нарушений движения и чувствительности, которые могут возникнуть в результате недуга.
Содержание статьи
Описание заболевания
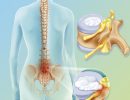
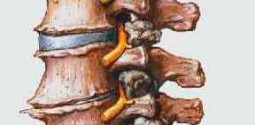
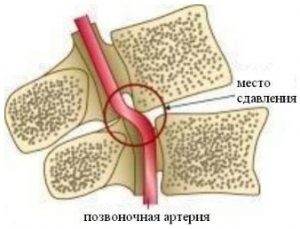 При некоторых болезнях нервной системы и травмах позвоночника развиваются грыжи или новообразования, появляются гематомы и осколки сломанных костей. Если они сдавливают спинной мозг, в нем начинаются болезненные процессы. Нервные пути повреждаются, в результате чего спинномозговой канал не может нормально функционировать и разрушается. От длительного пережатия сосудов развивается некроз.
При некоторых болезнях нервной системы и травмах позвоночника развиваются грыжи или новообразования, появляются гематомы и осколки сломанных костей. Если они сдавливают спинной мозг, в нем начинаются болезненные процессы. Нервные пути повреждаются, в результате чего спинномозговой канал не может нормально функционировать и разрушается. От длительного пережатия сосудов развивается некроз.
Ниже пораженного места нарушаются двигательные функции, падает или полностью исчезает чувствительность. Без лечения со временем симптомы прогрессируют, а последствия могут быть необратимыми.
Причины
Основных причин две – это травмы либо патологические процессы. От причины зависит подвид заболевания и его течение:
- травмы позвоночника (переломы, особенно компрессионные со смещением или образованием осколков, смещение позвонков, вывихи и подвывихи);
- кровоизлияния в спинной мозг или его оболочки;
- опухоли;
- абсцессы (обычно при остеомиелите или туберкулезе позвоночника);
- инфекционные и воспалительные процессы;
- остеохондроз позвоночника;
- межпозвоночные грыжи.
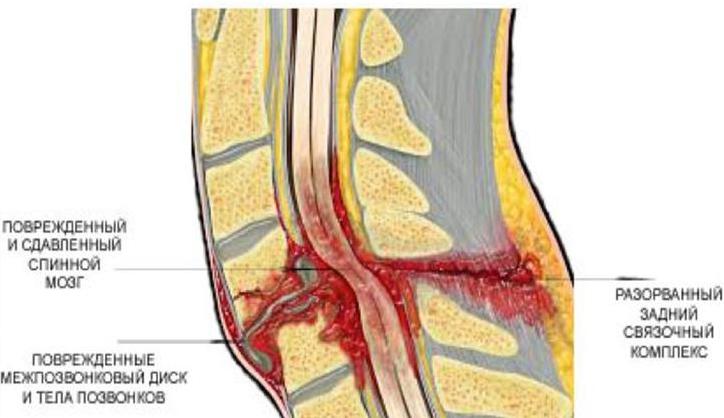
Травмы, в результате которых развивается миелопатия, происходят при сильном ударе, например, когда человек ныряет вниз головой, но глубина воды меньше, чем он рассчитывал, а дно каменистое. Нередки травмы в автокатастрофах и при падениях с высоты.
Причинами кровоизлияний выступают как травмы, так и прием медикаментов, снижающих свертываемость крови – антикоагулянтов. Еще кровоизлияние может произойти при медицинских манипуляциях со спинным мозгом: проведении эпидуральной анестезии, введении иглы для люмбальной пункции. Тогда кровь вытекает из поврежденных сосудов и попадает в позвоночный канал – между костью и одной из оболочек спинного мозга. Образуется гематома, которая сдавливает его.
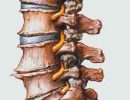
Рост опухолей или метастазов, абсцессов, других новообразований в тканях позвонков тоже провоцируют компрессию. При остеохондрозе образуются грыжи диска, остеофиты (наросты вокруг позвоночного канала), деформация фиброзного кольца. Все это механически воздействует на спинной мозг.
Виды
В зависимости от причины возникновения болезни ее можно классифицировать по одному из трех типов течения:
- острый;
- подострый;
- хронический.
Острый
Это самая тяжелая форма миелопатии. Она развивается при тяжелых травмах, стремительном росте новообразований или абсцессов. Спинной мозг сдавливается резко и сильно. Пострадавший находится в состоянии спинального шока. Проявления его таковы:
- вялый паралич, отказ двигательной функции;
- исчезновение чувствительности ниже пострадавшей зоны;
- нарушение работы мочевого пузыря;
- нарушение функций прямой кишки.
Со временем вместо вялого паралича развивается спастический. Начинаются судороги в мышцах, проявляются другие патологические рефлексы, не исключено появление контрактур – нарушения подвижности суставов.
Подострый
При таком виде заболевания сдавливание происходит постепенно, оно может длиться от нескольких дней до нескольких недель. К нему приводят кровоизлияния, рост опухолей и абсцессов.

Хронический
Он развивается медленно – в течение нескольких месяцев или даже лет. К нему приводят медленно растущие опухоли и абсцессы, остеохондроз позвоночника и межпозвонковые грыжи.
Симптомы
Они отличаются в зависимости от того, где находится очаг поражения. Выделяют три участка:
- шейный отдел;
- грудной;
- поясничный.
Миелопатия шейного отдела в хронической форме начинается с легких болей в мышцах шеи или в затылке. Боль может возникнуть также в руках, ногах и грудной клетке, обычно в ее верхней части. Кроме того, постепенно развиваются такие симптомы:
- нарушения чувствительности (легкое онемение, ощущение мурашек);
- слабость мышц рук и ног;
- непроизвольные подергивания мышц;
- атрофия;
- поражение лицевого нерва (нарушение мимики);
- дрожь в руках;
- шатающаяся походка.

В грудном отделе сдавливания бывают редко. Они проявляются в следующем:
- слабость и нарушенный тонус ног;
- снижение чувствительности живота, спины или грудной клетки.
Миелопатия в поясничном отделе характеризуется болью в мышцах ног — ягодичных, бедренных, голенных. Боль сопровождается нарушением чувствительности. Со временем развиваются такие поражения мышц:
- слабость в волокнах;
- атрофия (усыхание объема);
- снижение тонуса.
Если не устранить причину, возможен периферический парез (паралич) одной или обеих нижних конечностей.
Диагностика
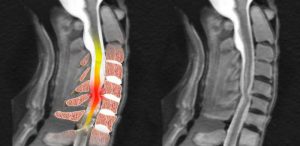
- МРТ или КТ. Это основной метод диагностики, показанный при подозрении на миелопатию. Снимки отражают состояние позвоночника и тканей костного мозга, дают возможность выявить факторы, вызывающие сдавливание.
- Рентген позвоночного столба. Этот метод не так точен, но может при необходимости заменить томографию, если медики подозревают у пациента перелом или вывих. Делать рентген нужно в трех проекциях.
- Люмбальная пункция. Спинномозговую жидкость берут на анализ и исследуют, чтобы выявить патологические состояния.
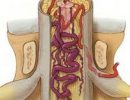
- Миелография. Это разновидность рентгена, при которой в субарахноидальное пространство вводят специальную жидкость контрастного оттенка. Затем она распределяется вдоль спинного мозга. Зоны, в которых ее прохождение затруднено, могут оказаться очагами сдавливания. Благодаря контрастному цвету их хорошо видно на снимках.
Лечение
При остром и подостром типе осложнения необходимо срочное хирургическое вмешательство. Во время операции травмирующие факторы устраняют или минимизируют, чтобы не допустить дальнейших повреждений нервных путей и исключить риск некрозов.
При хроническом типе возможно как оперативное, так и консервативное лечение. Без операции не обойтись, если компрессию производит растущая опухоль или метастазы.
Если хроническое сдавливание вызвано остеохондрозом, схема лечения делится на два этапа. Сначала травмирующие факторы пытаются устранить консервативными методами: противовоспалительными препаратами, средствами для восстановления хрящевой ткани, витаминами. Подбирают комплекс упражнений по лечебной физкультуре, проводят физиотерапию, назначают ортопедические корсеты.
Если этого недостаточно, а также если сдавливание прогрессирует, необходима операция. Ее тип зависит от причины миелопатии. Обычные вмешательства – это:
- фасетэктомия (удаление межпозвонковых суставов);
- ламинэктомия (удаление дужки позвонка);
- устранение позвоночной грыжи;
- удаление наростов кости;
- замена диска эндопротезом;
- дренирование или удаление кисты;
- устранение гематомы;
- резекция клина Урбана.
После операции пациенту показана реабилитация и санаторно-курортное лечение. Процедуры должны быть регулярными. Необходимо скрупулезно выполнять упражнения лечебной гимнастики, которые подбираются врачом индивидуально.
Профилактика
Предотвратить это осложнение помогут своевременная диагностика и правильное лечение заболеваний, вызывающих его. Так, нельзя запускать остеохондроз позвоночника. Необходимы регулярные обследования на предмет опухолей. При возникновении подозрительных симптомов рекомендуется сразу обращаться к врачу.
Своевременное начало терапии обеспечивает благоприятный исход. Чем скорее будут устранены причины сдавливания, тем меньше необратимых изменений произойдет в тканях. Функции спинного мозга, мышц и нервов восстановятся.
При отсутствии правильного лечения лишенные питания мышцы атрофируются, а в очаге поражения разрастается соединительная ткань. Процессы становятся необратимыми, и в этом случае не поможет даже устранение причины болезни.
Таким образом, компрессионная миелопатия – серьезное осложнение, однако оно поддается лечению, если начать терапию как можно скорее. Нужно тщательно соблюдать предписания врача, не пропускать реабилитационные процедуры, заниматься лечебной физкультурой под наблюдением специалиста, и прогноз будет благоприятным.










Опыт работы в клинико-диагностической службе 14 лет.