Поражение шейного отдела позвоночника наступает в первых семи позвонках. Часто цервикальную миелопатию вызывают остеохондроз, сколиоз, кифоз и прочие дегенеративно-дистрофические изменения позвоночника.
Содержание статьи
Что это такое?
Миелопатия — комплексное понятие, использующееся в неврологии для обозначения спинномозговых поражений. Непосредственно цервикальная миелопатия — это повреждение шейной части спинного мозга.
Заболевание может быть как приобретенным, так и врожденным, и в зависимости от первопричины возникновения, назначаются необходимые методы лечения.
Причины
Существует много причин появления патологии:
- физическое воздействие на спинной мозг в результате травмы;
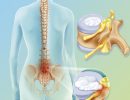
- грыжа, протрузии межпозвонковых дисков;
- аутоимунные заболевания;
- различные вирусные инфекции;
- нарушенное кровоснабжение;
- димиелинизация ЦНС;
- тромбоз спинных сосудов;
- опухоли внутри спинного мозга и т.д.
Симптомы
В зависимости от источника, симптомы проявляются с течением времени или мгновенно. К моментальным признакам относится боль, вызванная механическим повреждением, — вывихом или переломом.
К основным признакам миелопатии относятся:
- сильная боль в шейной части позвоночника;
- мышечная слабость;
- покалывание конечностей;
- онемение ног и туловища;
- головокружение и дезориентация в темноте;
- дисфункция органов пищеварения и мочеполовой системы;
- затрудненное дыхание;
- нарушение мелкой моторики, возможны судороги и частичный паралич.
Методы диагностики
Лечением и диагностикой занимается невропатолог. Изначально пациент и доктор ведут диалог, в ходе которого выясняется, как давно появился дискомфорт, присутствуют ли у родных хронические заболевания, связанные с неврологией. Определяется, подвергался ли пациент воздействию радиоактивных или токсичных веществ, и на основе этих показаний врач предполагает наличие или отсутствие заболевания.
Для подтверждения цервикальной миелопатии необходимо пройти обследования, включающие в себя:
- общий анализ крови на биохимическую составляющую — позволяет выяснить, есть ли опасные инфекционные заболевания, препятствующие лечению;
- рентгенографию — для выявления локализации повреждения и степени тяжести заболевания;
- компьютерную томографию (КТ) — визуализирует мельчайшие структуры костной ткани, а также определяет локализацию и структурные показатели опухоли;
- магнитно-резонансную томографию (МРТ) — функция та же, что и у КТ, однако под действием электромагнитных волн можно получить дополнительную информацию;
- электромиографию — метод диагностики, оценивающий биоэлектрическую активность мышц;
- электронейрографию — определяет функциональное состояние периферической нервной системы и мышц;
- пункцию спинного мозга (люмбальную пункцию) — удаление небольшого количества спинномозговой жидкости и введение лекарственных препаратов. Также используется для изучения состава спинномозговой жидкости.
Данный ряд процедур определяет состояние спинного мозга и помогает назначить адекватную терапию.
Лечение
Исходя из причин возникновения патологии, лечение может проводиться коллективно с другими врачами (хирургами, онкологами, остеопатами и другими).
Основные методы направлены на:
- устранение первопричин;
- уменьшение болевых ощущений;
- укрепление позвоночника физическими упражнениями;
- возобновление утраченных двигательных функций;
- избавление от онемения и покалывания конечностей;
- восстановление мелкой моторики.

Медикаментозная терапия
Лечение каждого пациента проходит индивидуально, так как у всех разные причины и степени тяжести заболевания. Некоторым больным присущи аллергии на определенные препараты, что исключает их использование во время лечения. Лекарства назначаются в зависимости от возраста пациента.
Из групп препаратов нужно выделить сосудорасширяющие и спазмолитические средства. При поражении токсичными веществами пациенту назначаются медикаменты, выводящие их из организма. При инфекционной болезни — противовирусные и антигрибковые лекарства.
При генетических отклонениях вылечить медикаментозно миелопатию шейного отдела невозможно. Пациента обучают способам снижения травматизма и методам, позволяющим справляться с заболеванием.
Оперативное вмешательство
При тяжелых формах заболевания без оперативного вмешательства не обойтись. Кроме того, срочное хирургическое вмешательство необходимо в случае механического воздействия на позвоночник (перелом, вывих), а также при грыжах, опухолях и протрузии межпозвонковых дисков.
Справка. Своевременное удаление доброкачественных опухолей значительно повышает шанс победить болезнь.
При чрезмерном давлении на спинной мозг потребуются следующие операции:
- дискэктомия — удаление части межпозвонкового диска;
- ламинэктомия — процедура по удалению дужки позвонка;
- синостоз — сращение (слияние) двух позвонков между собой.
Вспомогательные мероприятия
Если болезнь не зашла слишком далеко, можно избежать оперативного вмешательства и вылечиться, используя необходимые медикаменты и вспомогательные мероприятия. К ним относятся:
- Физиотерапия. Создание специальных условий с использованием естественных и искусственных факторов, воздействующих на организм человека.
- Иглоукалывание. Уколы игл стимулируют биологически активные точки, что приводит к положительным изменениям в организме.
- Лечебная гимнастика. Это комплекс физических упражнений для лечения и реабилитации пациентов. Программа составляется со строгим учетом особенностей болезни и противопоказаний.
- Лазеротерапия. Лечение с помощью класса приборов, в конструкции которых использованы принципы усиления оптического излучения (лазера). Применяется для регуляции кровообращения в шейной части.
- Электрофорез. Метод, при котором медикаменты вводятся в организм человека сквозь кожный покров постоянным током.
- Корсет. Для выравнивания позвонков используется фиксирующий корсет, поддерживающий хребет в правильном состоянии.
- Воротник Шанца. Это ортопедическое приспособление для корректировки патологий шейного отдела позвоночного столба.

Профилактика
- Миелопатию шейного отдела сложно предотвратить. Существуют меры предосторожности, которые снижают шанс травматизма и деформации.
- Если работа связана с длительным времяпровождением в одной позе, желательно периодически вставать и делать несложные упражнения.
- Не сутулиться и как можно чаще разминать шею.
- Наладить рацион: отказаться от тяжелой пищи и есть больше овощей и фруктов. Есть мясо и кисломолочные продукты.
- При необходимости пропить курс хондропротекторов.
Также необходимо принять меры, предотвращающие падение и другие механические воздействия на шею:
- установить поручни в душевой кабине;
- не подниматься по лестнице в кромешной тьме;
- смотреть под ноги во время прогулки;
- убрать ковры и подстилки с пола, чтобы не спотыкаться.
Цервикальная миелопатия — неприятная и сложно излечимая болезнь. Пациенту необходимо настроиться на позитивный лад и в точности следовать указаниям врачей. После избавления от недуга не стоит забывать о профилактических мерах, которые не позволят ему развиться вновь.










Опыт работы в клинико-диагностической службе 14 лет.